
/poradnik
Czerniak pod lupą: jak w porę wykryć najbardziej niebezpieczny nowotwór skóry
Wraz z nadejściem wiosny coraz chętniej spędzamy czas na
zewnątrz, korzystamy z dłuższych dni, łapiemy pierwsze promienie słońca,
stopniowo odsłaniamy skórę po zimowych miesiącach. To naturalne i potrzebne, bo
światło słoneczne wpływa korzystnie m.in. na nasz nastrój i syntezę witaminy D.
Warto jednak pamiętać, że nadmierna ekspozycja na promieniowanie UV ma także
swoje ciemne strony.
4/13/2026
Czerniak - mechanizm powstawania
Czerniak należy do najbardziej niebezpiecznych nowotworów skóry, rozwija się szybko i może dawać przerzuty do innych narządów. Głównym czynnikiem ryzyka jego rozwoju jest promieniowanie ultrafioletowe (UV), zarówno pochodzące ze słońca, jak i sztuczne, emitowane np. przez solaria. Na powstawanie czerniaka wpływ mają również czynniki genetyczne i środowiskowe.
Czerniak powstaje z melanocytów, komórek barwnikowych odpowiedzialnych za produkcję melaniny. Większość melanocytów znajduje się w najgłębszej warstwie naskórka, zwanej warstwą podstawą, ale obecne są również w oku, błonach śluzowych (m.in. jamy ustnej, przewodu pokarmowego i narządów moczowo-płciowych) oraz w oponach mózgowo-rdzeniowych. Ich podstawową rolą jest ochrona organizmu przed szkodliwym promieniowaniem ultrafioletowym, melanina pochłania nadmiar światła UV i chroni komórki skóry. Czasami jednak w wyniku uszkodzeń DNA lub zaburzeń metabolicznych melanocyty mogą ulegać nieprawidłowym przemianom, które prowadzą do rozwoju czerniaka.
Czerniak - czynniki ryzyka
Promieniowanie ultrafioletowe (UV)
Nadmierna ekspozycja na promieniowanie UV jest związane z większością przypadków czerniaka. Zarówno UVA, jak i UVB mają szkodliwy wpływ na skórę, oba rodzaje promieniowania osłabiają naturalne mechanizmy ochronne, a promieniowanie UVB dodatkowo bezpośrednio przyczynia się do powstawania nowotworu.
Nadmierna ekspozycja na promieniowanie UV jest związane z większością przypadków czerniaka. Zarówno UVA, jak i UVB mają szkodliwy wpływ na skórę, oba rodzaje promieniowania osłabiają naturalne mechanizmy ochronne, a promieniowanie UVB dodatkowo bezpośrednio przyczynia się do powstawania nowotworu.
Duże znaczenie ma sposób korzystania ze słońca. Największe zagrożenie niesie nagła, intensywna ekspozycja, zwłaszcza połączona z oparzeniami słonecznymi, szczególnie w miejscach rzadko wystawianych na słońce. Istotną rolę odgrywa również kumulacyjna ekspozycja na słońce w ciągu życia oraz ciężkie oparzenia słoneczne, objawiające się pęcherzami i bąblami (tzw. oparzenia II stopnia), zwłaszcza w dzieciństwie, które znacząco zwiększają ryzyko rozwoju czerniaka w późniejszym życiu.
Sztuczne promieniowanie ultrafioletowe
Nie tylko naturalne słońce zwiększa ryzyko czerniaka, istotnym czynnikiem jest także sztuczne promieniowanie ultrafioletowe. Największe zagrożenie stanowią łóżka do opalania, które Światowa Organizacja Zdrowia (WHO) uznała za czynnik rakotwórczy. Podczas sesji w solarium dawki promieniowania UV mogą być nawet wielokrotnie wyższe niż podczas zwykłego przebywania na słońcu, a ryzyko czerniaka rośnie wraz z czasem spędzonym na korzystaniu z takich urządzeń.
Fenotyp skóry a ryzyko czerniaka
Stopień pigmentacji skóry w dużej mierze decyduje o tym, jak organizm reaguje na promieniowanie ultrafioletowe. Osoby o niskiej zawartości melaniny w skórze, czyli tzw. fenotyp I i II, często określany jako typ celtycki lub nordycki są bardziej narażone na rozwój czerniaka.
Do grupy największego ryzyka należą osoby, które mają:
bardzo jasną skórę i piegi,
jasne oczy - niebieskie, zielone lub szare,
rude lub blond włosy,
trudności z opalaniem lub całkowity brak opalania,
skłonność do łatwego poparzenia słonecznego.
Warto jednak pamiętać, że ciemniejszy typ skóry nie oznacza całkowitej ochrony. Osoby o wyższym fenotypie są wprawdzie mniej wrażliwe na promieniowanie UV, ale nie są całkowicie wolne od ryzyka. U nich czerniaki częściej pojawiają się w miejscach słabo eksponowanych na słońce, co sprawia, że bywa trudniej je zauważyć i wykryć na wczesnym etapie.
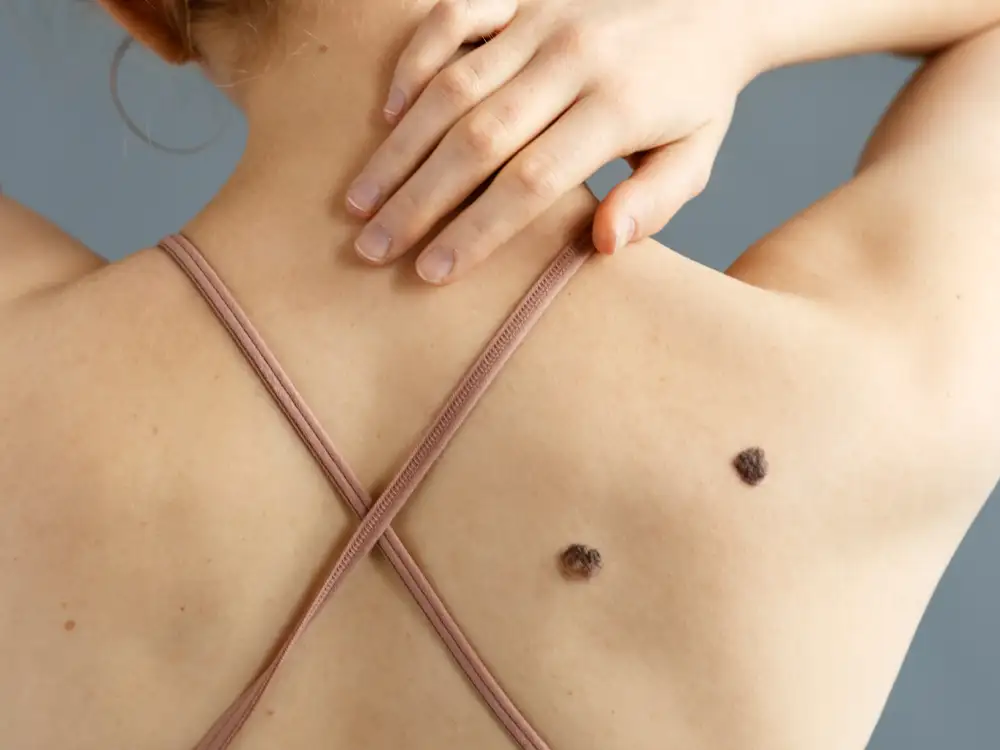
Czerniak - objawy, które nie wolno bagatelizować
Każda nowa zmiana skórna powinna zwrócić naszą uwagę. Jeśli zauważysz nowe znamiona, narośla, przebarwienia lub zmiany w już istniejących pieprzykach, natychmiast skonsultuj się z lekarzem.
Pomocny w ocenie znamion jest prosty algorytm ABCDE:
A - Asymetria: zmiana nie jest symetryczna, „rozlewa się” na jedną stronę.
B - Brzegi: nieregularne, postrzępione lub zgrubiałe.
C - Kolor: zmiana jest niejednolita, czerwono-czarna lub bardzo ciemna.
D -Duży rozmiar: średnica większa niż 6 mm (jednak wczesne czerniaki mogą być mniejsze niż 6mm).
E - Ewolucja: znamiona, które zmieniają się w czasie – rosną, zmieniają barwę lub kształt.
Pomocny w ocenie znamion jest prosty algorytm ABCDE:
A - Asymetria: zmiana nie jest symetryczna, „rozlewa się” na jedną stronę.
B - Brzegi: nieregularne, postrzępione lub zgrubiałe.
C - Kolor: zmiana jest niejednolita, czerwono-czarna lub bardzo ciemna.
D -Duży rozmiar: średnica większa niż 6 mm (jednak wczesne czerniaki mogą być mniejsze niż 6mm).
E - Ewolucja: znamiona, które zmieniają się w czasie – rosną, zmieniają barwę lub kształt.
Kto jest w grupie podwyższonego ryzyka?
Ryzyko zachorowania na czerniaka wzrasta, jeśli:
masz jasną karnację, rude lub blond włosy, niebieskie oczy, liczne piegi;
posiadasz dużą liczbę znamion lub zmiany w miejscach narażonych na drażnienie skóry;
w dzieciństwie doznałeś oparzeń słonecznych;
trudno się opalasz lub źle tolerujesz słońce;
przebywasz na słońcu dłużej niż godzinę dziennie;
w Twojej rodzinie były przypadki czerniaka lub innych nowotworów skóry;
korzystasz z solarium.
Jak chronić skórę i zmniejszyć ryzyko czerniaka?
masz jasną karnację, rude lub blond włosy, niebieskie oczy, liczne piegi;
posiadasz dużą liczbę znamion lub zmiany w miejscach narażonych na drażnienie skóry;
w dzieciństwie doznałeś oparzeń słonecznych;
trudno się opalasz lub źle tolerujesz słońce;
przebywasz na słońcu dłużej niż godzinę dziennie;
w Twojej rodzinie były przypadki czerniaka lub innych nowotworów skóry;
korzystasz z solarium.
Jak chronić skórę i zmniejszyć ryzyko czerniaka?
Przeglądaj regularnie swoją skórę, zwracając uwagę na zmiany w znamionach i pojawiające się nowe narośla.
W razie podejrzanych zmian nie zwlekaj z wizytą u dermatologa lub chirurga-onkologa.
Stosuj filtry przeciwsłoneczne i zakładaj czapkę oraz okulary ochronne.
Unikaj słońca w godzinach 10:00-14:00, kiedy promieniowanie UV jest najsilniejsze.
Nie korzystaj z solarium.
Wykonuj kontrolne badania u specjalisty.
Wideodermatoskopia - nowoczesne spojrzenie na skórę
Wcześnie wykryty czerniak jest w zdecydowanej większości przypadków w pełni wyleczalny. Problem w tym, że może on długo rozwijać się bez widocznych objawów, a zmiany skórne często są trudne do oceny gołym okiem. Dlatego tak ważne są regularne badania u specjalisty, które pozwalają wychwycić niepokojące znamiona w najwcześniejszym stadium.
Jednym z najskuteczniejszych narzędzi w diagnostyce jest wideodermatoskopia, czyli nowoczesna, bezinwazyjna i bezbolesna metoda, która umożliwia szczegółowe badanie skóry i znamion. Dzięki niej lekarz może nie tylko przyjrzeć się strukturze, kolorowi i granicom zmiany, ale także archiwizować obrazy i porównywać je w czasie. To kluczowe, ponieważ regularne kontrole pozwalają stwierdzić, czy znamiona pozostają stabilne, czy pojawiają się zmiany wymagające dalszej diagnostyki.
Wideodermatoskopia daje wiele możliwości:
Dokładna analiza znamion - powiększone obrazy pozwalają wychwycić nawet drobne nieprawidłowości.
Mapowanie całego ciała - cyfrowe zdjęcia w wysokiej rozdzielczości umożliwiają monitorowanie wszystkich znamion i przebarwień.
Wsparcie sztucznej inteligencji (AI) - systemy porównują zmiany ze zbiorami referencyjnymi, pomagając lekarzowi ocenić ryzyko i zdecydować o obserwacji, biopsji lub usunięciu zmiany.
Porównanie w czasie i archiwizacja - zdjęcia są przechowywane i używane do monitorowania zmian podczas kolejnych wizyt.
Badanie jest całkowicie bezbolesne i nie wymaga specjalnego przygotowania. Czas jego trwania zależy od zakresu diagnostyki, jest krótszy w przypadku oceny pojedynczych znamion, natomiast wydłuża się przy wykonywaniu mapowania całej powierzchni skóry.
Wideodermatoskopia. Dla kogo zalecane jest badanie?
Badanie warto wykonać, jeśli:
• masz liczne znamiona (np. >50),
• masz jasną karnację i fototyp I/II,
• w rodzinie występował czerniak lub rak skóry,
• zauważyłeś/-aś zmianę wyglądu znamienia,
• korzystasz z solarium lub jesteś narażony/-a na silne promieniowanie UV,
• chcesz profilaktycznie kontrolować skórę.
• masz liczne znamiona (np. >50),
• masz jasną karnację i fototyp I/II,
• w rodzinie występował czerniak lub rak skóry,
• zauważyłeś/-aś zmianę wyglądu znamienia,
• korzystasz z solarium lub jesteś narażony/-a na silne promieniowanie UV,
• chcesz profilaktycznie kontrolować skórę.
Wideodermatoskopia. Jak się przygotować do badaia?
• W dniu badania nie nakładaj balsamów, samoopalaczy ani makijażu.
• Ubierz się wygodnie i zdejmij biżuterię - badanie odbywa się w bieliźnie.
• Zabierz wcześniejsze wyniki badań dermatoskopowych, jeśli je posiadasz.
Po badaniu
Otrzymasz szczegółowy raport z opisem zmian i zaleceniami lekarza.
Jeśli wykryte zostaną niepokojące zmiany, lekarz zaproponuje dalszą diagnostykę lub zabieg.
• Ubierz się wygodnie i zdejmij biżuterię - badanie odbywa się w bieliźnie.
• Zabierz wcześniejsze wyniki badań dermatoskopowych, jeśli je posiadasz.
Po badaniu
Otrzymasz szczegółowy raport z opisem zmian i zaleceniami lekarza.
Jeśli wykryte zostaną niepokojące zmiany, lekarz zaproponuje dalszą diagnostykę lub zabieg.
Jak często wykonywać badanie?
Badanie wideodermatoskopowe powinno być wykonywane w odstępach zaleconych indywidualnie przez lekarza, który określi częstotliwość kontroli na podstawie wyników badania oraz czynników ryzyka pacjenta.
Źródła:
https://onkologia.pacjent.gov.pl/pl/kompendium-chorob-nowotworowych/czerniak/etiologia-i-czynniki-ryzyka
https://onkologia.pacjent.gov.pl/pl/kompendium-chorob-nowotworowych/czerniak/epidemiologia
https://www.gov.pl/web/psse-swidwin/profilaktyka-czerniaka
https://onkologia.pacjent.gov.pl/pl/kompendium-chorob-nowotworowych/czerniak/etiologia-i-czynniki-ryzyka
https://onkologia.pacjent.gov.pl/pl/kompendium-chorob-nowotworowych/czerniak/epidemiologia
https://www.gov.pl/web/psse-swidwin/profilaktyka-czerniaka


